Одномісячна Злата — друга дитина Наталі. Жінка розповідає, народжувала доньку в Житомирі за допомогою кесаревого розтину. Коли донечка народилась, її одразу забрали в реанімацію, бо виявили вроджену ваду — атрезію стравоходу. Ця критична вада розвитку характеризується тим, що стравохід роз’єднаний та представлений двома окремими сегментами. В даному випадку — нижній був поєднаний з трахеєю.
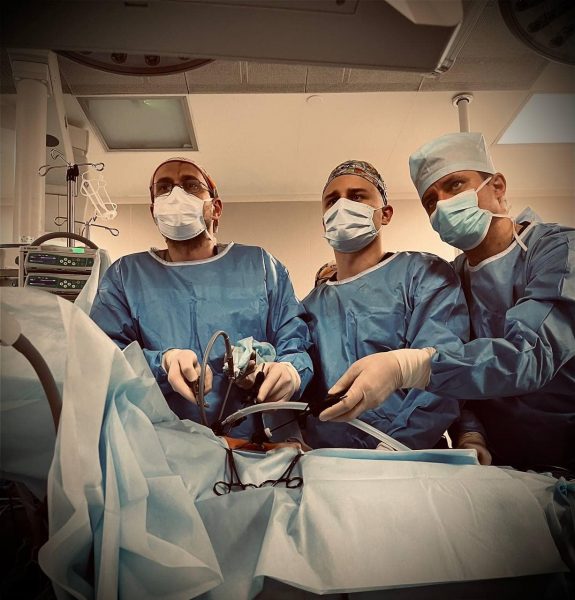
Дитину негайно доставили до НДСЛ «Охматдит» у відділення інтенсивної терапії новонароджених. На другий день життя хірурги Охматдиту провели Златі операцію по роз’єднанню патологічного з’єднання нижньої частини стравоходу з трахеєю та відновленню прохідності шляхом з’єднання двох сегментів стравоходу.
«Діагностувати таку ваду розвитку, як атрезія стравоходу, необхідно одразу після народження, адже не завжди її можна достовірно встановити антенатально. Після встановлення діагнозу дитина без зволікань має бути підготовлена до втручання та прооперована, адже без цього подальше її життя неможливе. Підготовка до операції обов’язково потребує дообстеження на предмет наявності супутніх вад розвитку, які часто супроводжують цю патологію і потребуюють корекції, іноді етапної, що певним чином ускладнює подальший перебіг лікування. У цієї пацієнтки також були супутні вади, хоч і не критичні», — зазначив оперуючий хірург, завідувач відділення торакальної хірургії Олександр Метленко.
Сучасні технології дозволяють робити втручання малоінвазивними. Торакальні хірурги нашої лікарні мають досвід торакоскопічної корекції атрезії стравоходу з різними її варіантами, в деяких випадках застосовуючи принцип етапної мініінвазивної хірургії. Такі втручання проводяться нашими спеціалістами як на базі НДСЛ «Охматдит», так і в інших медичних установах України. Ця операція також була виконана торакоскопічно.
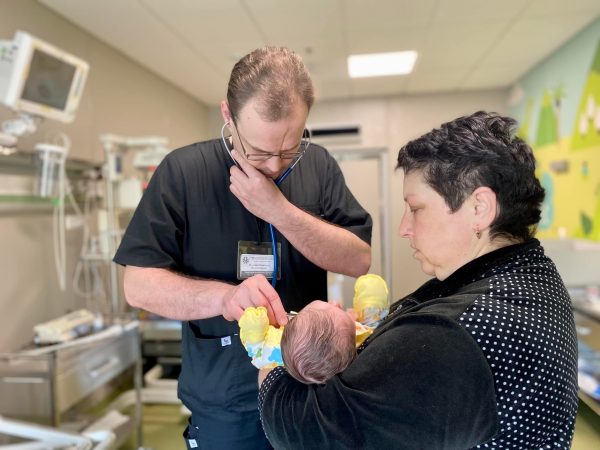
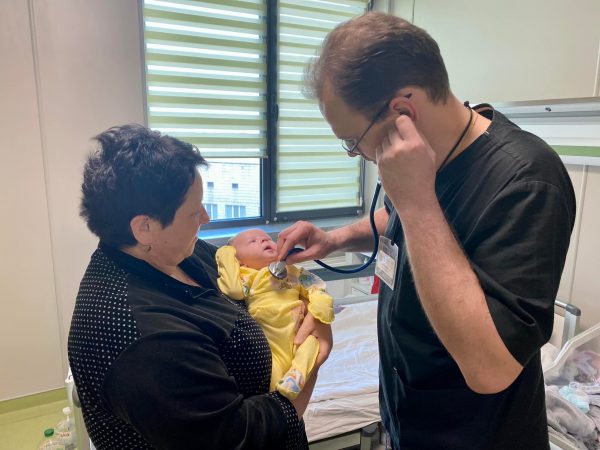
Операція пройшла успішно. Тиждень дитина провела у відділенні інтенсивної терапії новонароджених, на апараті штучної вентиляції легень, після чого продовжила лікування у відділенні хірургії новонароджених. Там дівчинку поступово навчили харчуватися: спочатку через шлунковий зонд, а потім — природнім шляхом. На 26 день після операції Злата поїхала додому, до свого батька та старшого брата.
Проведення оперативного втручання неможливо було успішно провести без залучення мультидисциплінарної бригади спеціалістів нашої лікарні, а саме хірургічної бригади (к. м. н., завідувач відділення торакальної хірургії Метленко О. В., професор кафедри дитячої хірургії НМУ ім. О. О. Богомольця Руденко Є. О., лікар-хірург відділення торакальної хірургії Маркін Є. Л., операційна сестра Власенко О. С.); анестезіологічної бригади (анестезіологи Гончаренко Г. Б., Самойлова Н. О., сестра – анестезист Полежаєва О. О.); співробітників відділення хірургії новонароджених на чолі з Максаковою І. С., та лікуючому лікарю Гримальській А. О.; співробітників відділення інтенсивної терапії новонароджених дітей на чолі з Ніконовою Л. В.; працівників діагностичних відділень, консультантів, та всіх колег, що брали участь в курації пацієнта.